看護師にとって薬理学の知識は必要不可欠!
奥が深いお薬の世界を現役の看護師&薬剤師が丁寧に解説します。
国試の過去問といっしょに学習していきましょう。
1 糖尿病治療のもうひとつの柱!
まずは前回の復習からスタート!
糖尿病とは・・・インスリンの絶対的不足もしくは相対的不足(インスリンの分泌が不十分、インスリンの効きが悪い)が生じて慢性および急性の高血糖による様々な合併症が生じること。
だから治療のメインは、いかに、血糖値を安定させるか、がポイントです。
今回は前回に引き続き糖尿病に対する治療のもうひとつの大きな柱であるインスリン注射について話して生きたいと思います。
自己注射はハードルが高い……
インスリン注射は内服に比べると患者さんにとっては身体的にも精神的にもハードルは高くなっています。注射という身体侵襲性もあり、薬を口に入れる内服と違って手順を覚えるのも負担があります。
心理的にも毎日注射を自分にうつことに躊躇する方もいます。
今回は、インスリン注射の流れをポイントごとに見ていきたいと思います。
ポイント1(どこに保存するか)
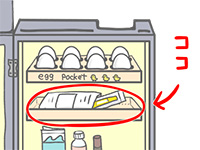
未使用と使用中に分けて考えますが、未使用の場合は凍らせないようにするために冷蔵庫のドアポケット(たまごなどがはいっているあたり)に保存しましょう。また、高温・直射日光を避けてほしいので、炎天下の車の中は避ける、飛行機に乗る際は手荷物として持ち込むようにしましょう。
ポイント2(なにを 打つか、いつ打つか)
製剤は種類がたくさんあります。作用開始時間と作用持続時間を分けて考えましょう。
(日本糖尿病学会「インスリン製剤一覧表」)
ポイント3(どう 打つか)
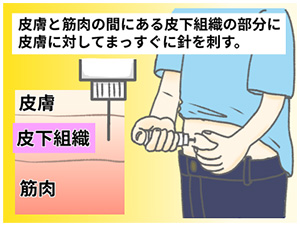
インスリンは内服では消化されてしまうため、投与経路は注射のみになっています。病棟では点滴の中に入れて、静脈内投与をする場合もありますが、自己注射の場合は基本皮下注射。
ポイント4(どこに 打つか)
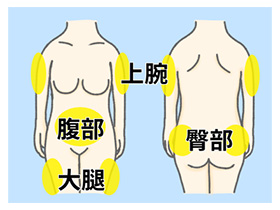
皮下注射なので、皮下脂肪がある部位に注射を行います。
(1)腹部 (2)上腕外側 (3)臀部 (4)大腿 などが主な部位ですが部位によって吸収速度が異なることから、同じ部位で、硬結予防のために2~3cm離すことを忘れずに。
ポイント5(どのくらい 打つか)
インスリンの量はmLではなく、単位であらわします。ちなみに、1mL=25単位です。とても微量であり専用のシリンジを使います。
医師の指示のもと、指定されたインスリンの単位を打ちます。
3 副作用に気をつける!
なにより大切なものとして、低血糖症状をあげたいと思います。
低血糖は文字通り血糖値が低くなりすぎること。私たちはブドウ糖からエネルギーを得ており特に脳は基本ブドウ糖のみにエネルギーを依存しているため低血糖は生命の危機につながります。
低血糖症状ときくと、実習で調べたものとして冷や汗・空腹感・動悸などたくさんあげる人がいます。
でも、実は
(1)警告症状(これ以上血糖が下がると危険という合図)血糖値70mg/dL以下で出現
■副交感神経症状(空腹感→早く食事食べて!など)
■交感神経症状(血糖値を上げようと交感神経が刺激されることででる動悸・冷や汗・震えなど)
(2)中枢神経症状(脳の機能低下による症状であり生命危機の兆候)血糖値50mg/dL以下で出現
■傾眠、昏睡などの意識レベル低下、けいれんに分けられます。
ここで追加説明・・・
無自覚性低血糖というものがあります。これは(1)警告症状が出にくくなること。
原因としては糖尿病の慢性合併症である神経障害により副交感神経や交感神経が障害されたり繰り返す低血糖で症状が出現する閾値がさがることです。
私たちの体が警告を発することで中枢神経症状にいたるまえにSTOP! と思っているのにできないため、いきなり中枢症状がでて意識障害が起こり対応できずに生命の危機につながることも。
だからこそ、周囲の人に自分が糖尿病であると伝えたり、手帳を持参することが大切です。
薬剤師から一言

鶴原伸尚さん
つるさん薬局(東京都)の薬剤師。患者さん一人ひとりの想いを大切に日々奮闘中。
効き目は人それぞれ。添付文書通りにはいかないものです!
ここで注意が必要なのは、その用法です。
例えば超速効型インスリン注射は、注射後10分から20分で作用が現れるので、その用法は食直前となっています。しかし、食事をゆっくりとる人が、食直前に利用すれば、食直後に低血糖を起こしていまいます。
必ずしも添付文書通りに使い方とはならないので、注意が必要です。
4 やはりポイントは生活アセスメント!
はじめに書きましたが、インスリン注射は内服にくらべて負担が大きいのは事実です。 だからこそ、患者さんの対処能力のアセスメントも重要になってきます。
アセスメントのポイント
(1)手技は覚えられるか(認知機能の問題)
(2)ADLに問題はないか(視力や手指の巧緻性など身体機能の問題)
(3)インスリン注射に対する反応は(心理的問題)
(4)患者さんを支える背景はどうなっているか(社会的背景)
目標は退院後の生活にいかにうまく取り入れるかです。
仕事が夜勤で不規則だったり、食事がきちんと3食とれていなかったり、日中独居の方などそれぞれの状況を情報収集して援助する必要があります。

再び薬剤師から

製剤の形態は変更可能な場合があります。薬剤師に相談してみましょう。
自宅で利用する場合は、インスリン製剤と注入器が一体となった使い捨てタイプ「プレフィルド/キット製剤」を使う方が多いですね。ペン型タイプとイノレットタイプの2種類があります。多くの患者さんが、軽くて便利なペン型タイプを利用していますが、握りやすい形状で単位目盛も見やすくしてあるイノレットタイプは握力や視力の低下した患者さんや、高齢の方には使いやすい場合もあります。リウマチの患者さんにはペン型タイプからイノレットタイプに変更してもらうこともありますね。
5 最後に国試の過去問を解いてみよう。
第106回看護師国家試験 午後問題42(成人看護学)
1型糖尿病と診断された人への説明で適切なのはどれか。
1.自己血糖測定の試験紙の費用は医療保険の対象外である。
2.食事が摂取できないときはインスリン注射を中止する。
3.低血糖症状には振戦などの自律神経症状がある。
4.運動は朝食前が効果的である。
答え・・・3
上記の副作用の説明にありましたね。
インスリンの基本的な効果をしっかり覚えつつ、生活指導が十分に行える知識を備えておきましょう!
(テキスト:sakura nurse・鶴原伸尚 イラスト:中村まーぶる)
